Tratamientos
En este apartado encontrarás información de utilidad para el tratamiento de los síntomas del SII, y una orientación básica para los síntomas dispépticos (que se presentan en un 50% de los casos de SII). No obstante, no recomendamos seguir un tratamiento por cuenta propia, pues algunas de las medicaciones descritas tienen interacciones farmacológicas y efectos secundarios que hacen necesaria la supervisión de un digestivo. Del mismo modo, se recomienda hablar con el digestivo antes de iniciar un tratamiento dietético, pues en algunos casos puede haber síntomas de alarma que obliguen a descartar antes otras patologías, como la enfermedad celíaca.
Si buscas tratamientos para un síntoma específico, desplaza el ratón sobre la pestaña «Tratamientos SII», arriba a la derecha (en el móvil, pulsa sobre las 3 rayas arriba del todo a la derecha, dale al «+» a la derecha de «Tratamientos SII», y verás que se abre un menú con 4 apartados de síntomas, uno de dispepsia, uno sobre dietas, y otro sobre el control del estrés).
Si buscas información general para el tratamiento del SII, o es la primera vez que consultas esta sección, sigue leyendo.
TRATAMIENTO DEL SÍNDROME DEL INTESTINO IRRITABLE – ORIENTACIONES GENERALES
Hay que recordar que, al no saber qué es exactamente lo que provoca los síntomas, el tratamiento del SII, al igual que en el resto de trastornos funcionales, no irá destinado a tratar la causa, sino que intentará controlar los síntomas en la medida de lo posible, y seguramente haya que intentar varios antes de dar con uno que le funcione al paciente. Cada vez se van creando más tratamientos que, más que orientarse a los síntomas inmediatos (dolor, diarrea…), apuntan, con mayor o menor acierto, a las alteraciones subyacentes al SII que se han ido descubriendo en la última década (el Gelsectan actúa a nivel de la permeabilidad, los probióticos a nivel de la disbiosis…con eficacia cuestionable en ambos casos), y cada vez se intenta «afinar» más (conforme se va conociendo más a fondo en qué consiste este síndrome, el rol de diferentes receptores químicos, de la microbiota, la genética…todo lo cual es un proceso lento), para aumentar la eficacia y reducir los efectos secundarios de los tratamientos actuales. Es muy probable que un solo tratamiento no sea del todo eficaz, por lo que cada uno deberá encontrar la combinación que le dé los mejores resultados, siempre bajo la supervisión de un médico familiarizado con esta patología y que dé el visto bueno a estas combinaciones.
Antes de empezar, cabe una mención especial a un tipo de SII, el post-infeccioso (que aparece tras una gastroenteritis infecciosa), que representa un 6-17% del total de casos de SII (IFFGD) y que se CURA espontáneamente en un 50% de los casos, normalmente en un periodo de 5 años tras la infección. Es el único tipo de SII que puede curarse, y tampoco sabemos cómo lo hace. En el otro 50%, así como en los no post-infecciosos, el SII no se cura, pueden haber remisiones que a veces duran incluso años, y épocas mejores y peores, pero a día de hoy sólo se pueden controlar los síntomas. Como hemos dicho, hay veces, las menos por desgracia, en las que el SII prácticamente desaparece, o los síntomas mejoran de manera extraordinaria, pero hay que recordar que el síndrome puede cursar con remisiones o empeoramientos, y todo, tanto lo mejor como lo peor, puede ser temporal.
Para entrar en materia, adjuntamos un gráfico (en inglés) del American Journal of Gastroenterology en una revisión monográfica de 2018, donde se resume el nivel de evidencia alcanzado por los distintos tratamientos para el SII, en base al número de RCTs (ensayos clínicos aleatorizados) publicados hasta la fecha y la calidad de los mismos. Para tener una idea simplificada, el tratamiento será mejor conforme mayor sea el número en las columnas «number of patients» y «number of RCTs», y más cercano a 0 (oscilará entre 0 y 1) sea el número en la columna «risk of remaining symptomatic vs. placebo»:
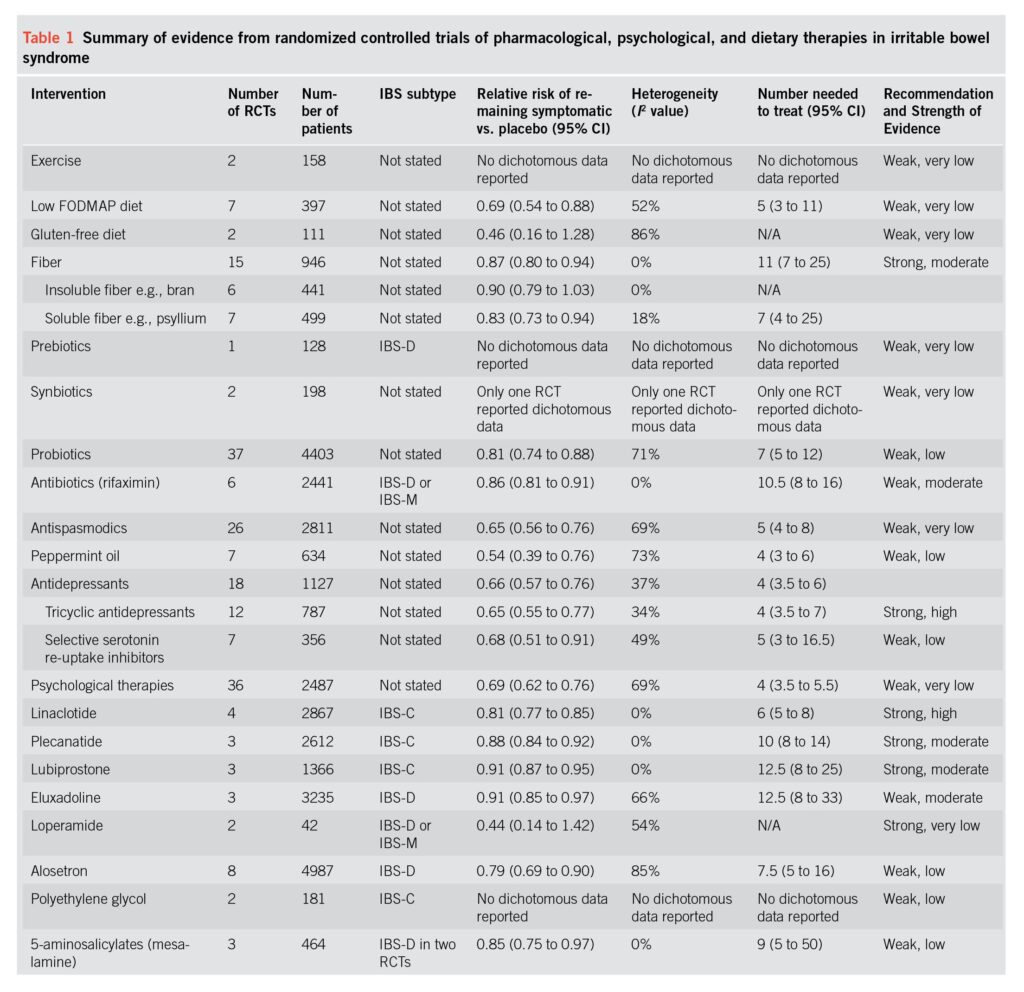
La heterogeneidad (columna «heterogeneity») por su parte, es un valor traicionero, el SII es un cajón de sastre donde las alteraciones fisiopatológicas podrían variar mucho entre los distintos pacientes, así que lo que funciona para unos podría no funcionar para otros, y no es raro ver resultados dispares. De este modo, pese a que la heterogeneidad elevada suele indicar un diseño metodológico pobre, en el SII es normal. Si conociéramos más sobre las causas del SII y separáramos a los pacientes según sus alteraciones subyacentes, en vez de separarlos según los síntomas (SII-D, SII-E…) probablemente esta heterogeneidad se reduciría, al usar grupos más «homogéneos» para los estudios. Es un problema que Robin Spiller, uno de los pioneros en la investigación de SII, ya tocó en este artículo de 2018, publicado en Gastroenterology.
Del mismo modo, para dar un poco de orden a toda esta información, acompañamos una foto (en inglés) con un protocolo actualizado a fecha de 2017 para el manejo de los síntomas del SII. En este caso, ajusta el tratamiento al tipo de SII (diarreas, estreñimiento o mixto). Está sacada del estudio de Paul Moayyedi citado más arriba.
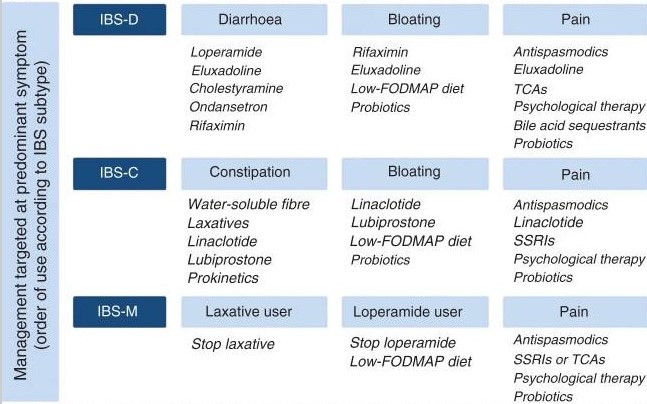
“Bloating” significa hinchazón, IBS-D significa “con predominio de diarrea”, IBS-C significa “con predominio de estreñimiento” e IBS-M significa “mixto”. SSRIs y TACs son antidepresivos inhibidores de la recaptación de serotonina y antidepresivos tricíclicos, respectivamente. Estos tratamientos debe mandarlos el digestivo, pero la imagen sirve como orientación también para el paciente.
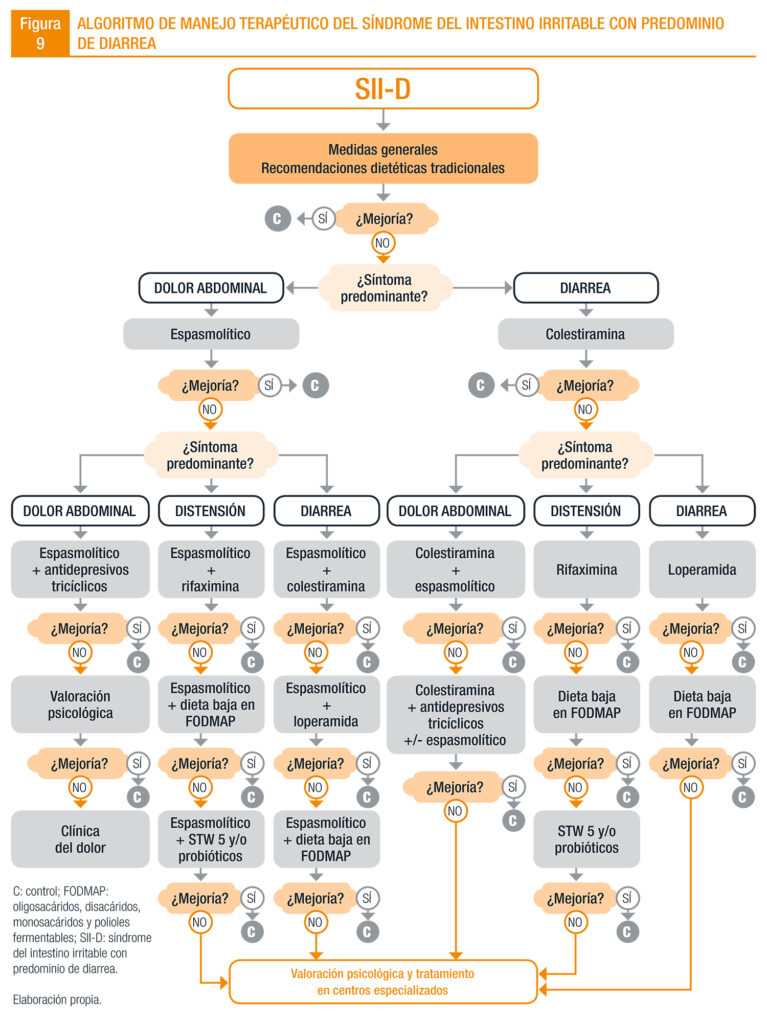
Aquí un esquema para el tratamiento del SII-D, sacado de la Guía de Práctica Clínica sobre el manejo del Síndrome del Intestino Irritable de la AEG (actualización de 2017). Recordad que el tratamiento debe hacerse con la supervisión de un digestivo, y que hay que tener cuidado con las combinaciones entre fármacos:
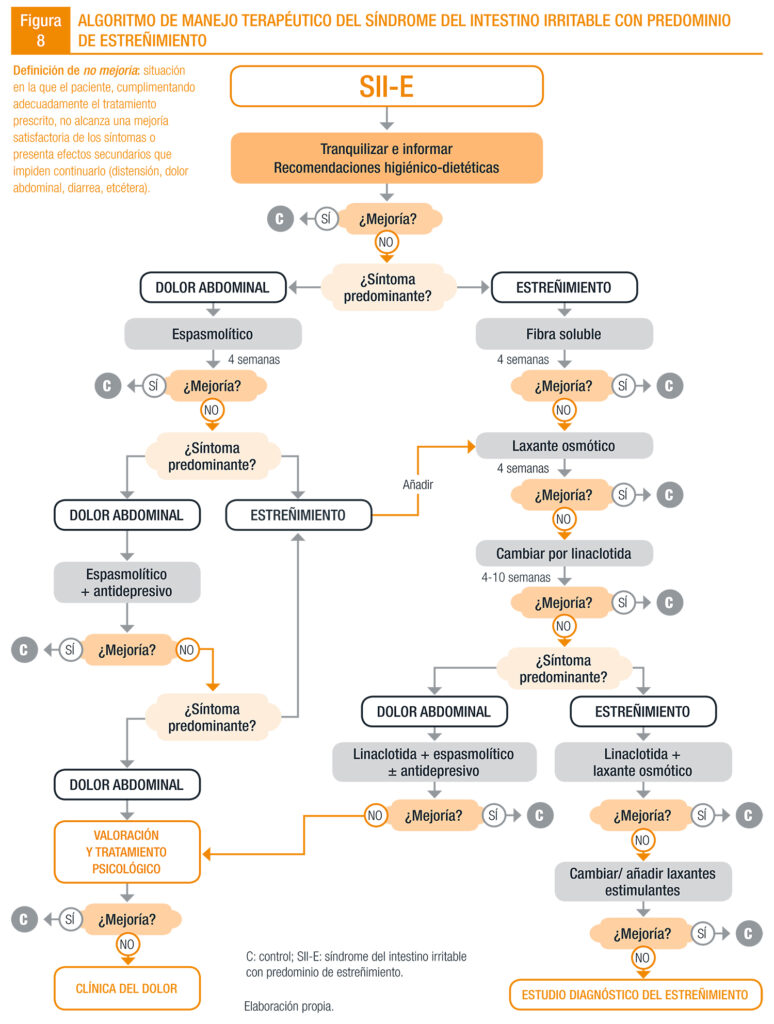
Y aquí un esquema para el SII-E, sacado de la Guía de Práctica Clínica sobre el manejo del Síndrome del Intestino Irritable de la AEG (actualización de 2017). Repetimos que es indispensable contar con supervisión médica para su puesta en práctica:
Para los casos de SII-M podrían servir estrategias de ambos esquemas, aunque se recomienda precaución y evitar tratamientos excesivamente fuertes para los problemas motilidad (por ejemplo, la loperamida podría detener un brote de diarrea, pero al mismo tiempo inducir otro de estreñimiento), el paciente debe encontrar la mejor combinación posible en colaboración con el médico (por ejemplo, hay pacientes que utilizan determinados fármacos neuromoduladores para controlar la diarrea, y en épocas de estreñimiento utilizan también laxantes osmóticos suaves o suplementos de fibra insoluble).
Y hasta aquí llegaría la introducción. De ahora en adelante nos centraremos en las estrategias a seguir para controlar síntomas específicos, así como la dieta a seguir y las intervenciones para controlar el estrés y otros factores psicológicos que modulen la expresión de los síntomas. Esta información se dividirá en 7 apartados:
- Primero, la dieta, un tratamiento que puede ayudar a todo tipo de pacientes con síntomas diversos.
- Segundo, los tratamientos para la diarrea.
- Tercero, los tratamientos para el estreñimiento.
- Cuarto, los tratamientos para los gases, o las molestias generadas por éstos, la hinchazón y la distensión.
- Quinto, los tratamientos para el dolor.
- Sexto, los tratamientos para el estrés o factores psicológicos cuando éstos tengan algún peso sobre la sintomatología.
- Y séptimo, un espacio para el tratamiento de la dispepsia funcional, presente en un porcentaje considerable de pacientes de SII.
Muchos de estos tratamientos pueden encontrarse en la «Guía de Práctica Clínica sobre el Síndrome del Intestino Irritable» de la Asociación Española de Gastroenterología, en su versión actualizada de 2017 (páginas 39 a 70), o en esta revisión de 2017 de Paul Moayeddi (con Fermín Mearín y Fernando Azpiroz). El resto los hemos referenciado con hipervínculos a lo largo del texto. En el apartado 4 de esta guía se han incluido también algunos tratamientos cuyo nivel de evidencia científica es menor, o que son más polémicos.
Nota de los administradores:
Para ahorrar futuras frustraciones a los pacientes, avisamos de que los tratamientos farmacológicos actuales, incluso los más contrastados en la literatura científica, suelen tener una escasa eficacia para el manejo de los síntomas del SII, especialmente en los casos moderados&severos. No es raro ver a pacientes graves polimedicados y que pese a todo continúan con síntomas, a veces incapacitantes.
A día de hoy los mayores porcentajes de eficacia se consiguen con la dieta low FODMAP y la psicoterapia adaptada al SII (terapia cognitiva conductual/hipnoterapia dirigida al intestino), que consiguen mejorar significativamente los síntomas de un 50-85%/70% de pacientes con SII, respectivamente. Esto no necesariamente significa que sean los tratamientos más potentes, sólo que le son útiles a un mayor número de pacientes.
En el caso de la dieta low FODMAP, la idea es reducir el número de carbohidratos fermentables (determinados oligosacáridos, disacáridos, y monosacáridos), para que se reduzca el gas intestinal y los pacientes sientan menos molestia y dolor (no porque tuvieran necesariamente más gas de lo normal, sino porque la hipersensibilidad visceral les hace más perceptivos a cantidades normales de gas), y reducir ciertos azúcares y polialcoholes poco absorbibles y con un efecto osmótico (fructosa, sorbitol, manitol, xilitol…), para mejorar las diarreas y reducir los espasmos en los SII-D. Asimismo, los FODMAPs también podrían provocar síntomas a través de la interacción de sus metabolitos con la barrera mucosa, el sistema inmune y el sistema nervioso, por lo que su reducción también puede beneficiarnos en este sentido (ver apartado «Alteraciones de la microbiota»). La dieta low FODMAP, no obstante, no es suficiente para aquellos casos con síntomas más marcados. De hecho, hay un % de pacientes que no responden a la dieta y que oscila entre el 15 y el 50% (ver apartado «Dieta»), y, de los que sí mejoran, hay un 25% que no logra reintroducir los FODMAPs restringidos sin volver a desarrollar síntomas, ni siquiera en cantidades mínimas. Y la restricción de FODMAPs puede, en algunos casos, conllevar un agravamiento del estreñimiento, especialmente en los SII-E y SII-M. Lo que queremos dar a entender es que no es una dieta milagrosa, el principio que sigue es bastante simple (y no toca la raíz del problema), lo novedoso han sido los avances tecnológicos que han permitido medir el contenido en FODMAPs de los alimentos, popularizando su uso.
En el caso de las intervenciones psicológicas, muchos estudios seleccionan a pacientes con sintomatología leve o moderada, y frecuentemente son éstos los casos que más se benefician de la psicoterapia/hipnoterapia (generalmente se acepta que los pacientes refractarios a otros tratamientos pueden tener buenos resultados con estos enfoques, pero refractario no necesariamente es un sinónimo de gravedad). El SII puede ser una afección extremadamente grave, pero hay que reconocer que la mayoría de casos (40% de acuerdo a un estudio epidemiológico de 2012) tienen síntomas leves, y muchos ni siquiera acuden a una consulta médica (al ser el SII un término «cajón de sastre», es probable que estos «casos leves» puedan tener un grado menor de organicidad). Dada la especial conexión entre intestino y cerebro que caracteriza a esta condición, los síntomas tienden a tener una parte orgánica, y una parte psicológica. Pero en los pacientes más graves, es probable que predomine lo orgánico, y por esto las intervenciones psicológicas pueden quedarse cortas.
Por todo esto, no hay que dejarse llevar por un porcentaje y pensar que éste va a significar que X tratamiento sea más o menos adecuado para mí. Desgraciadamente, en los casos moderados y severos que no responden adecuadamente a las intervenciones psicológicas y dietéticas, suele ser necesario el ensayo y error con diferentes medicaciones (algunas de las cuales tienen efectos secundarios desagradables), proceso en el que la orientación por un especialista competente puede ahorrarnos tiempo y dinero en el camino a nuestra solución, o, más concretamente, a nuestro «parche», hasta que la investigación avance y se disponga de mejores alternativas.
