3.1. Trastornos funcionales digestivos
3.1.1. Qué son
Los cuadros/trastornos funcionales digestivos son el cajón de sastre de los problemas digestivos. No sabemos qué es lo que te pasa = cuadro funcional. Desde la llegada de los criterios de Roma IV se les conoce también como «trastornos de la interacción intestino-cerebro» (2017), y son síndromes cuya causa orgánica a día de hoy se desconoce, aunque se está avanzando bastante, especialmente en los últimos 10 años. En este apartado hablaremos sobre todo del SII, aunque prácticamente todo lo que sabemos del SII puede aplicarse también al resto de trastornos funcionales del intestino.
Los cuadros funcionales no son una condición «del siglo XXI», llevan siglos entre nosotros, aunque no hayamos empezado a ocuparnos de ellos y a darles visibilidad hasta ahora. El SII concretamente, el cuadro funcional más famoso (aunque no el más prevalente), data, como mínimo, de 1849, en una publicación del Dr. Cumming en la London Medical Gazzete, donde describía el síndrome de esta manera: ”Los intestinos presentan una vez estreñimiento, otra diarrea, en la misma persona. No puedo explicar cómo la enfermedad tiene estos dos síntomas diferentes”.
Una página que aconsejamos a todos los que tengáis diagnosticado un cuadro funcional, es la web de la «International Foundation for Functional Gastrointestinal Disorders», también llamada IFFGD. Está en inglés, pero si vais a «Resources», aparece una opción con material en español.
Otra web bastante buena, asociada a la anterior, pero también en inglés, es «About IBS» .
Los síndromes que comentaremos en este apartado serán la dispepsia funcional (por encima) y el SII. Empezaremos por definir ambos.
La DISPEPSIA FUNCIONAL es un trastorno que afecta al estómago, y su causa no es conocida en la actualidad.
Los síntomas son los propios de la gastritis (acidez, dolor, saciedad…), pero, o no suele haber gastritis, o la que hay es demasiado leve para explicarlos. La dispepsia funcional también puede provocar gases a la altura del pecho.
Su prevalencia, con los criterios de Roma IV, es del 4.8-7.2%. Un 66% es del subtipo «distrés posprandial» (sensación de llenazón molesta tras las comidas/saciación temprana) y un 15.3% es del subtipo «dolor epigástrico» (dolor/quemazón estomacal), con un 18.1% que muestran ambos subtipos. Las mujeres tienen más probabilidades de padecer dispepsia funcional que los varones (3:2). Para ser exactos, es 1.56 veces más probable desarrollar el síndrome siendo mujer que siendo hombre.
Cuando aparecen síntomas y signos de alarma como la pérdida de peso injustificada, dolor que despierta al paciente en medio de la noche, dificultad/dolor al tragar, vómitos con sangre o inicio de los síntomas tras los 50 años/antecedentes de cáncer en el tracto gastrointestinal superior (lengua, esófago, estómago), es necesario acudir urgentemente al médico para descartar otros problemas.
Por su parte, el SÍNDROME DEL INTESTINO IRRITABLE es un trastorno del intestino grueso, es decir, el colon («colon irritable»). No está del todo claro a día de hoy el papel del intestino delgado, y su importancia parece secundaria en este asunto (aunque algunas investigaciones que veremos en la pestaña «Posibles causas» discrepan con esta visión).
Algunos datos epidemiológicos:
Ocurre en un 1.5-4.1% de la población mundial (en España, ocurre en un 4.2% de la población). Los distintos subtipos se reparten tal que así:
- Un 28.7% de los pacientes tienen SII-D
- Un 32.4% tienen SII-E
- Un 32.4% tienen SII-M
- Un 6.5% tienen SII-inespecífico
Se diagnostica más en mujeres que en hombres, en una proporción de 2:1 (para ser exactos, es 1.8/1.98 veces más probable desarrollar el síndrome siendo mujer que siendo hombre), y ocurre más en gente menor de 50 años. Tiene varios subtipos, según predominen las diarreas, el estreñimiento, o ambos. Las manifestaciones de este síndrome pueden variar con el paso del tiempo, para bien, para mal, o para ambos.
El SII tiene varios signos (objetivos, observables) y síntomas (subjetivos, sensaciones) característicos:
SIGNOS
- Alteraciones en las deposiciones: Son habituales los cambios en la forma, consistencia y apariencia de las deposiciones, llegando a veces a cambiar de color. También es común ver «tiras blancas» cubriendo las deposiciones (es moco), o limpiarse y ver una película de moco transparente en el papel. Cuando hay estreñimiento, las heces suelen ser del tipo 1 ó 2 en la escala de Bristol (foto inferior), cuando hay diarrea son de los tipos 6 y 7.
- Alteraciones en la frecuencia defecatoria: Ir más de 3 veces al día (indica diarrea) o menos de 2 a la semana (indica estreñimiento).
- Distensión: Aumento de la circunferencia abdominal. La distensión abdominal («abdominal distention» en inglés) es un fenómeno claramente definible en el SII que puede alcanzar los 12 cm. Es algo OBSERVABLE a diferencia de la hinchazón («bloating»), que hace referencia a una SENSACIÓN del paciente. Sin embargo, sólo ocurre en la mitad de los pacientes que informan hinchazón, y, de acuerdo al estudio citado, los 2 suelen coincidir sobre todo cuando hay SII-estreñimiento. La hinchazón y la distensión pueden estar provocadas por mecanismos distintos y esto parece reflejarse en el subtipo de hábito intestinal. La distensión suele ser mínima por la mañana y aumentar a lo largo del día.
- Borborigmos: Ruidos intestinales, el gruñir constante de las tripas, a veces provocados por el paso de los gases a través del intestino. Esto es a la vez un signo y un síntoma, pues puede haber personas cuyas tripas suenan como una orquesta, y ni siquiera se enteran, y por supuesto no tienen ningún síntoma, mientras que los que tienen SII sienten incluso el movimiento de las tripas. Sí que parece que los borborigmos podrían tener un patrón característico en el SII. De hecho, hace poco se diseñó un cinturón que los escucha y puede diagnosticar si tienes SII o no con cierta precisión.
La sangre en las heces, la anemia (demostrable en una analítica), la fiebre o la pérdida de peso injustificada NO son signos de SII, tampoco las heces con tonos rojos o negros. Ante estos signos de alarma se recomienda acudir urgentemente a un médico. Algunas veces la sangre en las heces puede ser debida a hemorroides, pero eso deben valorarlo en consulta.

SÍNTOMAS
- Tenesmo: Sensación de evacuación incompleta, sientes que quieres hacer de vientre, pero no puedes y te quedas con ganas, o sientes que no lo has echado todo.
- Hinchazón abdominal: Sensación molesta de presión en el abdomen, de tener gases. No es un síntoma representativo o necesario para el diagnóstico, pero es muy frecuente.
- Dolor abdominal: Es el síntoma principal y el más característico, un dolor/molestia recurrente sin causa aparente. Si no hay dolor, o una molestia notoria, no es SII, aunque puede ser otro cuadro funcional intestinal (como diarrea, estreñimiento o hinchazón/distensión funcionales). Del mismo modo, si el dolor no es sólo en el colon, y no se relaciona de ningún modo con la función intestinal, podría ser un cuadro de dolor abdominal mediado centralmente, un trastorno distinto del SII. En las siguientes líneas definiremos algunas presentaciones típicas del dolor en el SII.
- Dolor, molestias o sensación de «tripa revuelta»: La sensación de tener el intestino revuelto, de que «algo» se mueve. Normalmente el dolor se manifiesta en forma de calambres, pero también pueden ser pinchazos o punzadas en el intestino, un dolor insidioso y constante, espasmos dolorosos (colon espástico se le decía antes)… A veces se nota a la vez que ocurren los borborigmos (gruñidos). En el SII hay un problema en la contractibilidad de la musculatura lisa del colon, lo que, aparte de las alteraciones defecatorias, hace que los gases no circulen correctamente a través de éste, formando «bolsas» de gas que se acumulan y duelen, y dificultando su expulsión. A esto hay que sumar que la sensibilidad visceral está alterada, el umbral del dolor se reduce (hiperalgesia), y el sistema nervioso entérico (intestinal) envía al cerebro señales de dolor ante estímulos en apariencia normales.
- Dolor bajo las costillas inferiores izquierdas o derechas: Puede estar relacionado con otros problemas (vesícula, hígado, bazo, etc.), por lo que tendrá que valorarlo un médico, pero este síntoma, muy frecuente, antes recibía el nombre de «síndrome de la flexura esplénica/hepática», ahora conocidos ambos como SII. En el apartado «Motilidad alterada» hablamos de ellos.
- Hipersensibilidad al tacto/presión de diferentes zonas del abdomen: Es habitual que de repente haya puntos del abdomen que produzcan mucho dolor al hacer una mínima presión sobre ellos. También ocurre en determinadas enfermedades, por lo que es importante que el diagnóstico esté bien realizado.
- Urgencia defecatoria: Ocurre en el subtipo donde predominan las diarreas y en el mixto, el paciente tiene apretones frecuentes y a menudo incontrolables. Cuando esta urgencia aparece poco después de comer o beber algo (cualquier tipo de comida o bebida, no necesariamente problemáticas) se debe a una alteración del reflejo gastrocólico en el SII (lo vemos con detalle en el apartado «Motilidad alterada»). Si la urgencia es el síntoma principal, lo más frecuente es que se diagnostique diarrea funcional y no SII.
- Síntomas adicionales/asociados: Puede ser debidos al propio SII o a enfermedades asociadas, pero son más frecuentes en personas con SII. Incluyen náuseas, dificultad para acabarse las comidas, necesidad de orinar frecuentemente, eructos o flatos (ventosidades) excesivos, dolor de espalda (por gases «atrapados»), dolores de cabeza frecuentes, sueño pobre, cansancio constante, síntomas parecidos a los del reflujo, dispareunia (dolor durante las relaciones sexuales), dismenorrea (reglas dolorosas)…
El despertarse en medio de la noche por el dolor/diarrea, y el inicio de los síntomas después de los 50 años o en personas más jóvenes pero con antecedentes de EII o cáncer colorrectal en la familia, son síntomas de alarma que requieren atención médica urgente.
Los síntomas pueden desaparecer y reaparecer sin explicación aparente, aunque el tratamiento ayude a controlarlos. Del mismo modo, los alimentos que los provocan también pueden cambiar con el tiempo, y no tenemos una explicación exacta de por qué ocurre esto.
Aquí un vídeo explicando el SII por encima, por el Dr. Javier Santos, uno de los expertos a nivel nacional y Director de la Unidad de Trastornos Funcionales Digestivos del Hospital de Vall d’Hebron:
El SII es precisamente la condición que más vamos a tratar, y hay varias fuentes interesantes sobre ella:
- Hay un grupo en Facebook, para los que os manejéis con el inglés, que no está nada mal y que tiene una perspectiva muy científica del problema, así como muchísima información. El grupo se llama IBS Support (Official). Muchos de los administradores han trabajado en ámbitos sanitarios y de investigación, o colaborado con gastroenterólogos expertos en SII, y llevan décadas conviviendo con la condición. Lo recomendamos a todos los que sepáis inglés, se aprenden muchas cosas, hay administradores que saben muchísimo y es una forma sencilla de estar actualizado y preguntar cualquier duda que tengáis.
- También hay un foro español sobre este tema, llamado «Foro Síndrome Intestino Irritable» o «ForoSII». En uno de sus hilos, el Dr. Santos contesta a las preguntas que los usuarios le envían. A veces el registro en el foro da problemas (por ejemplo, correos de confirmación que nunca llegan), que podrían resolverse utilizando una VPN en el proceso.
Nos gustaría acabar la introducción aclarando un punto clave: algunos de los que hoy reciben diagnósticos de intolerancias a ciertos azúcares, celiaquía, sensibilidad al gluten, malabsorción de bilis, o colitis microscópica, hace un par de décadas recibían con bastante frecuencia un diagnóstico de “Intestino Irritable”. Es de esperar que, conforme la medicina avance y se vayan desentrañando los mecanismos fisiopatológicos implicados en los distintos casos de SII, nuevas enfermedades y terminologías aparezcan, con tratamientos individualizados para cada una de ellas, y el SII como tal vaya desapareciendo poco a poco. A día de hoy, el término «SII» es una etiqueta que resulta de utilidad tanto a los investigadores, que emplean un lenguaje común, como a los pacientes, que buscan apoyo y orientación. Sin embargo, no debemos olvidar que el término «SII» no deja de ser un síndrome, un conjunto de síntomas, pero las causas de estos síntomas, las enfermedades subyacentes, que aún no hemos logrado identificar, pueden ser distintas en cada paciente (lo que explica la heterogeneidad entre los distintos casos y la diversidad de tratamientos utilizados).
También queremos añadir un comentario con respecto a la severidad de este trastorno. Aunque un número significativo de casos de SII sean leves o se puedan «sobrellevar», muchas otras veces es una afección muy dura. Hay personas que lo pasan realmente mal, que no salen de casa por las diarreas o dolores constantes, que tienen que renunciar a trabajos, que ven matrimonios arruinados como consecuencia de su pésima calidad de vida, que acaban desarrollando otras enfermedades por la alimentación tan limitada que pueden llevar, o por la propia comorbilidad asociada al SII (fibromialgia, SFC, dolor pélvico…) y que sufren importantes daños psicológicos y cambios en la personalidad por el desgaste que supone luchar con los síntomas día a día, semana a semana, año a año, sin descanso (sobre todo cuando el dolor u otros síntomas molestos son constantes y de una intensidad elevada). En muchos casos es un problema serio que puede sacudir una vida tanto o más que otras condiciones médicas más reconocidas, y que no tiene la consideración social que merece (porque muchos son casos leves, o han sido erróneamente diagnosticados de SII padeciendo un cuadro funcional a priori más leve, como diarrea o estreñimiento funcionales).
Un dato revelador en este aspecto es que el 11% de pacientes con SII-D (el subtipo más conocido) tienen pensamientos suicidas, algo que ya se demostró en 2007 con una revisión de la literatura científica en la que se mostró que personas con SII tenían de 2 a 4 veces más probabilidades de mostrar conductas suicidas que las personas sanas, siendo estos comportamientos explicados por el dolor abdominal constante, más que por la presencia simultánea de una depresión (aunque el síndrome pueda acabar provocándola). Del mismo modo, estudios epidemiológicos, realizados en Europa, han demostrado que la calidad de vida de los pacientes con SII es incluso peor que la de otros pacientes con patologías crónicas como el asma o la migraña, y se acerca en algunos ámbitos (salud general, vitalidad, rol emocional) a los niveles de invalidez de la artritis reumatoide. Y, a nivel mundial, un estudio epidemiológico de 2012, realizado por la Rome Foundation, sobre la severidad del SII, encontró la siguiente distribución:
- Un 40% de casos leves (los síntomas pueden ser ignorados)
- Un 35% de casos moderados (los síntomas no se pueden ignorar, pero no afectan significativamente al estilo de vida)
- Un 25% de casos severos (los síntomas afectan significativamente al estilo de vida)
No obstante es muy probable que la severidad del trastorno sea aún mayor. En un estudio epidemiológico mundial de la Rome Foundation (2020) se confirmó que la severidad de los pacientes con SII diagnosticados con los criterios de Roma IV, publicados en 2016, era superior a la de los SII diagnosticados con los criterios anteriores (Roma III). Dado que la mayoría de estudios sobre calidad de vida realizados hasta la fecha se basan en criterios anteriores a los de Roma IV, la severidad de este trastorno podría estar infravalorada en los datos disponibles.
3.1.2. Causas
Este apartado está desarrollado en la sección «Posibles causas», donde se presentan las principales teorías causales del SII, que también tendrían aplicabilidad en la mayoría de trastornos funcionales intestinales, y, al menos parcialmente, en trastornos funcionales digestivos que también cursan con dolor (como la dispepsia).
3.1.3. Diagnóstico y comorbilidades
En esta sección hablaremos de las comorbilidades más importantes del SII, pero la parte diagnóstica está desarrollada en el apartado «Diagnóstico». En dicho apartado encontrarás una descripción de todos los pasos necesarios para diagnosticar cualquier trastorno funcional digestivo, no sólo dispepsia y SII, de acuerdo a los criterios de Roma IV, incluyendo las enfermedades que puede ser necesario descartar en cada caso. Según la validación oficial del cuestionario Roma IV para adultos, el simple hecho de cumplir los criterios de Roma IV para cualquiera de estos trastornos supone una probabilidad media del 97% de padecerlo (especificidad), aunque el diagnóstico siempre debe ser realizado por un médico, preferentemente un especialista en aparato digestivo o, en su defecto, un médico de familia actualizado en patología funcional.
En los criterios de Roma se nos habla de 6 grupos de trastornos funcionales, los del dolor abdominal mediado centralmente (por el SNC), los del esófago, los del estómago/duodeno (que correspondería a la zona del abdomen superior/medio), los de la vesícula biliar y el esfínter de Oddi (que corresponden al abdomen medio y el cuadrante superior derecho del abdomen), los intestinales (del abdomen medio/inferior) y los anorrectales.
En el siguiente artículo, en castellano, puedes encontrar una descripción de los principales trastornos funcionales digestivos. Recomendamos encarecidamente su lectura porque también incluye algunas pautas generales para el tratamiento en cada caso.
COMORBILIDAD DEL SII
Si tu digestivo te ha diagnosticado un Síndrome del Intestino Irritable, es probable que también sufras otros problemas de salud. A este hecho en medicina se le llama «comorbilidad», o asociación de unas patologías o trastornos con otros. Antes de cerrar este apartado y hablar de los tratamientos de estas condiciones, profundizaremos un poco en las principales comorbilidades del SII, aunque en el apartado 1 ya vimos lo fundamental.
Las comorbilidades gastrointestinales más frecuentes del SII son la dispepsia funcional o la ERGE (enfermedad por reflujo gastroesofágico), y es habitual la presentación simultánea de síndromes extraintestinales como la fibromialgia, la fatiga crónica o la cefalea tensional. Éstas son las comorbilidades más conocidas, pero no las únicas.
En una revisión de 2011 con más de 140.000 pacientes, se encontró que los pacientes con SII tenían asociadas de forma habitual otros trastornos de dolor crónico, trastornos psiquiátricos y un mayor número de operaciones quirúrgicas que los controles. En relación con esto último, es habitual entre los pacientes con SII encontrar casos que empeoraron o desarrollaron el problema tras pasar por una extirpación de vesícula (colecistectomía), entre otros procedimientos. Habría que ver las estadísticas o preguntar a los especialistas para saber con qué frecuencia ocurre esta complicación, o en qué grado se asocia con problemas como la malabsorción de ácidos biliares, condición que provoca síntomas parecidos a los del SII-D.
Desgraciadamente, la alta comorbilidad de trastornos psiquiátricos ha llevado a muchos a pensar que el SII pueda tener una base psicógena. Es necesario aclarar que pueden existir factores subyacentes que contribuyan a la aparición y mantenimiento de ambos problemas, por ejemplo, alteraciones genéticas que provoquen el desequilibrio de ciertos neurotransmisores, los cuales actúan a nivel intestinal y cerebral. También es probable que muchas veces, el propio malestar que esta condición produce (puede arruinar una relación de pareja, una carrera profesional, unos estudios…además de llenar todas las horas del día de molestias y dolor constantes), acabe por pasar factura a la estabilidad anímica de cualquier persona, haya tenido o no antecedentes de problemas psicológicos.
El estudio más reciente de gran alcance que se ha realizado en este campo tuvo lugar en 2018, en Bélgica, cuando estudiaron a casi 14.000 pacientes con SII, analizando qué trastornos asociados padecían. Hemos extraído una imagen del artículo original, publicado en «Alimentary Pharmacology and Therapeutics», aparecen listadas las comorbilidades más frecuentes (en inglés):
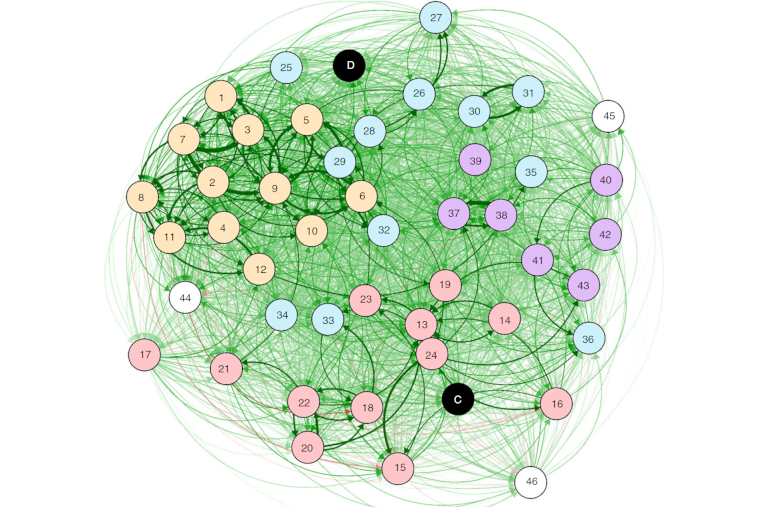
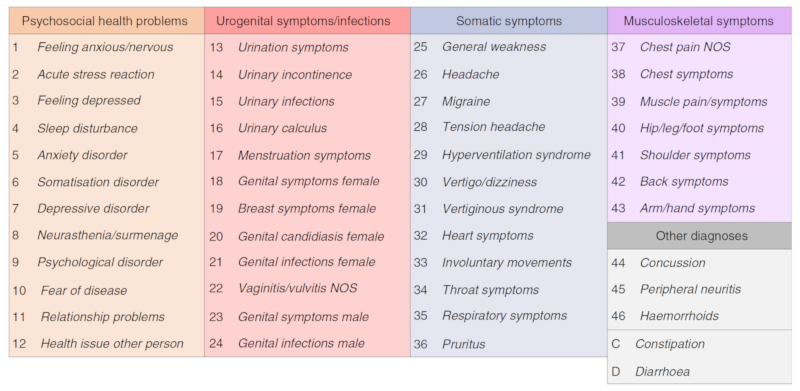
Los autores, al interpretar los resultados, dicen que se encontraron asociaciones a largo plazo con diversos problemas de salud, entre ellos, los problemas de salud psicosociales, los síntomas e infecciones urogenitales, los síntomas musculoesqueléticos y los somáticos. Destacaron, y esto es importante por lo que hemos hablado antes de los trastornos psiquiátricos, que los problemas psicológicos y urogenitales son muy a menudo diagnosticados el mismo año en que se diagnostica el SII, en vez de precederlo en el tiempo o sucederlo (lo que sugiere que podría no ser una causa ni una consecuencia). Todas las condiciones de los cuadros de arriba son más probables cuando existe un SII, lo que podría deberse a factores «compartidos» entre ellas, siendo el más característico la hipersensibilidad al dolor.
En 2019 se realizó un estudio con más de 3.500 pacientes que mostró una asociación significativa de enfermedades inmunitarias como el asma, la psoriasis, la artritis reumatoide y la alergia a alimentos/animales/pólenes con cuadros funcionales como el SII y la dispepsia funcional, sugiriendo alteraciones fisiopatológicas comunes en la base de todas ellas. Del mismo modo, un estudio de 2021, con una base de datos de más de 53 millones de pacientes, encontró que los pacientes con SII tenían una probabilidad 4 veces mayor de sufrir un trastorno mastocitario (MCAD) que la población general.
Otro estudio, de 2020, encontró que el SII era más frecuente en pacientes con fibrilación auricular, y un metaanálisis de 2018 evidenció una importante asociación entre el SII y las alteraciones del sueño. Otro estudio de 2020, con diseño de cohorte, encontró una asociación significativa entre el SII y la enfermedad pulmonar obstructiva crónica (EPOC), y otro (2019) encontró un riesgo 3 veces mayor de tener hígado graso no alcohólico si se sufría de SII.
Como nota final a este apartado, parece que el SII, en muchas ocasiones, podría ser un síntoma más de una enfermedad multisistémica latente. Se han propuesto asociaciones entre el SII y las disautonomías (disfunciones del Sistema Nervioso Autónomo, véase este artículo, este estudio o este estudio), y otro término que últimamente se utiliza mucho, y que engloba a las disautonomías, que es el de «Síndrome de Sensibilización Central» (véase este estudio o este artículo). En ambas clasificaciones, el SII podría compartir ciertas alteraciones subyacentes con otras condiciones como la fatiga crónica (encefalomielitis miálgica), la fibromialgia, la sensibilidad química múltiple (SQM), el dolor crónico pélvico, la vulvodinia (dolor crónico en la vulva), las cefaleas y migrañas, el dolor lumbar idiopático, la cistitis intersticial (dolor crónico en la vejiga), el síndrome de dolor miofascial (dolor de la fascia, el tejido conectivo que envuelve a todos los órganos del cuerpo), la dismenorrea primaria (reglas dolorosas), el síndrome de las piernas inquietas, los trastornos de la articulación temporomandibular… El principal argumento de esta teoría es la elevada comorbilidad entre estos trastornos.
Si os interesa el tema, en esta web han realizado una recopilación muy interesante de los estudios científicos publicados hasta la fecha en fibromialgia, fatiga crónica y otros dos trastornos de los que no hemos hablado (la OMS no las reconoce como enfermedades, al ser muy complicado predecir los síntomas o vincularlos con elementos ambientales en estudios controlados), la Sensibilidad Química Múltiple (SQM) y la electrohipersensibilidad. Del mismo modo, el Instituto Nacional de Seguridad Social publicó un documento de actualización sobre la valoración de estas 4 afecciones y de los trastornos somatomorfos en enero de 2019.
3.1.4. Tratamientos
Esta sección está desarrollada en la pestaña «Tratamientos», haz clic sobre ella para acceder al contenido.
Nunca se debe seguir un tratamiento por cuenta propia, pues algunas de las medicaciones descritas tienen interacciones farmacológicas y efectos secundarios importantes que requieren la supervisión de un especialista en aparato digestivo.
Del mismo modo, se recomienda hablar con el médico antes de iniciar un tratamiento dietético, pues en algunos casos puede haber síntomas de alarma que obliguen a descartar otras patologías, como la enfermedad celíaca, antes de hacer cambios en la dieta.
